Холестерин – органічна речовина, що виконує ряд найважливіших функцій в організмі людини. Він не представляє небезпеки, якщо його зміст відповідає нормі. Але, коли холестерин підвищений, це може стати причиною серйозних проблем і збоїв в роботі серцево-судинної системи.
Зміст
- Що являють собою ліпопротеїни низької щільності
- Основні функції
- Норма ЛПНЩ у жінок і чоловіків
- З-за чого підвищується рівень ЛПНЩ
- Які заходи приймати при підвищенні ліпопротеїнів низької щільності
- Принципи дієтичного харчування
- Про що говорить знижений рівень ЛПНЩ
- Як проводиться аналіз на холестерин і коли його призначають
- Розшифровка результатів
- Як підготуватися до дослідження і що може вплинути на результат
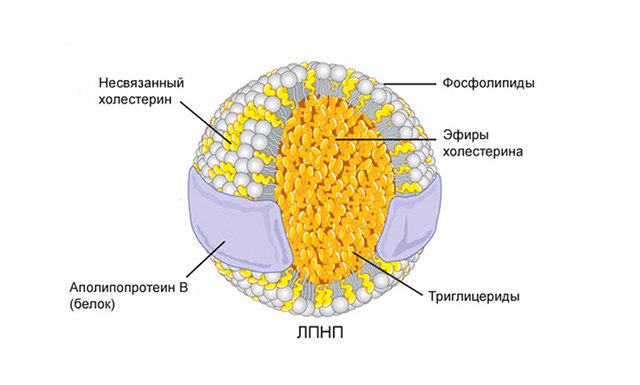
Що являють собою ліпопротеїни низької щільності
Утворюються з частинок дуже низької щільності (ЛПДНЩ) в результаті метаболічного процесу, при якому відбувається розщеплення жирів на жирні кислоти під дією водорозчинного ферменту (ліпази). Зовні ліпопротеїди низької щільності – це кулясті частинки, більш великі, ніж ЛПВЩ, їх діаметр становить від 18 до 26 нм. Їх основне завдання – доставити холестерин до периферичним тканинам і органам.
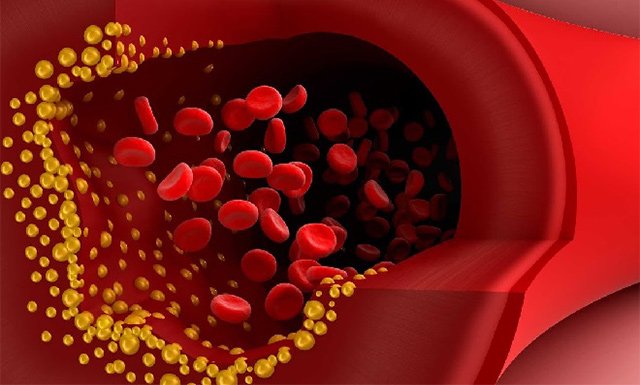
Ліпіди низької щільності вважаються найбільш атерогенними. Їх ядро на 80% складається з жирів. ЛПНЩ більше інших ліпопротеїнів сприяють виникненню і швидкому прогресуванню атеросклерозу.
Основна ознака захворювання – звуження просвіту судин і порушення кровообігу в органах. Наслідки можуть бути дуже важкими: ішемія, інфаркт, інсульт, дисфункції органів, тромбоемболія. З цієї причини ліпопротеїни низької щільності називають шкідливим чи поганим холестерином.
Основні функції
Холестерин, переносне ліпопротеїдами низької щільності, є обов’язковим елементом в життєво важливих процесах, що відбуваються в організмі:
- Входить до складу клітинних мембран. Забезпечує їх міцність, регулює проникність. Від нього залежить активність мембранних ферментів (відповідають за швидкість реакції, за передачу інформації з одного биослоя в інший). Саме холестерин відповідає за стабільність цих структур і захищає внутрішній вміст клітини від руйнівної дії вільних радикалів. Сама мембрана являє собою якийсь бар’єр, що відокремлює вміст клітини від зовнішнього середовища. Але через цю межу можуть проходити всередину молекули води і деякі розчинені в ній речовини.
- Необхідний для нормальної роботи мозку. Холестерин бере участь в утворенні нових синапсів в головному мозку (передача нервового імпульсу між двома клітинами), що безпосередньо впливає на інтелектуальні здібності людини.
- Захищає від розвитку злоякісних утворень. Саме холестерин ЛПНЩ ефективніше інших ліпопротеїдів нейтралізує патогенні мікроорганізми, токсини та інші шкідливі речовини, які потрапляють в кров.
- Забезпечує повноцінну роботу імунної системи.
- Бере участь у метаболічних процесах і виробленні жовчних кислот, які необхідні для всмоктування і розщеплення жирів у тонкому кишечнику.
- Сприяє синтезу вітаміну D, одного з найважливіших елементів обміну кальцію і фосфору.
- Стимулює вироблення естрогену, прогестерону, тестостерону, гормонів надниркових залоз (кортизол, кортизон, альдостерон).
Норма ЛПНЩ у жінок і чоловіків
Холестерин в будь-якому вигляді, і навіть ліпопротеїди низької щільності, життєво необхідний організму. Його відхилення від норми в більшу або меншу сторону однаково небезпечно. Надлишок частинок низької щільності може призвести до серйозних проблем з серцем і судинами, а їх недолік стати причиною дисфункції систем і органів.
Особливості індивідуальної норми ЛПНЩ:
- Для дорослої здорової людини холестерин ЛПНЩ у нормі становить 1,2-3,0 ммоль/л.
- Для пацієнтів, що страждають цукровим діабетом, які мають серцеву недостатність, проблеми з артеріальним тиском, а також при генетичній схильності норма – до 2,50 ммоль/л.
- Для хворих, які перенесли інфаркт, інсульт, мають важкі наслідки атеросклерозу або ІХС норма – до 2,0 ммоль/л.
При виявленні шкідливих ліпопротеїдів і потенційної загрози виникнення серцево-судинних патологій обов’язково слід враховувати вік пацієнта і його підлогу. У чоловіків і жінок показники норми загального холестерину, ЛПВЩ і ЛПНЩ відрізняються.
| Вік (років) | ЛПНЩ-холестерин у жінок (ммоль/л) | ЛПНЩ-холестерин у чоловіків (ммоль/л) |
| < 5 | ||
| 5-10 | 1,76-3,63 | 1,63-3,34 |
| 10-15 | 1,76-3,52 | 1,66-3,34 |
| 15-20 | 1,53-3,55 | 1,61-3,37 |
| 20-25 | 1,48-4,12 | 1,71-3,81 |
| 25-30 | 1,84-4,25 | 1,81-4,27 |
| 30-35 | 1,81-4,04 | 2,02-4,79 |
| 35-40 | 1,94-4,45 | 1,94-4,45 |
| 40-45 | 1,92-4,51 | 2,25-4,82 |
| 45-50 | 2,05-4,82 | 2,51-5,23 |
| 50-55 | 2,28-5,21 | 2,31-5,10 |
| 55-60 | 2,31-5,44 | 2,28-5,26 |
| 60-65 | 2,59-5,80 | 2,15-5,44 |
| 65-70 | 2,38-5,72 | 2,49-5,34 |
| > 70 | 2,49-5,34 | 2,49-5,34 |
З віком у чоловіків і жінок вироблення холестерину печінкою посилюється. Це викликане гормональними перебудовами в організмі, які починаються після 40 років. Тому показники норми зсуваються в більшу сторону. Після 70 гормони перестають чинити сильний вплив на обмінні процеси, тому показники ЛПНЩ стають менше.
З-за чого підвищується рівень ЛПНЩ
В першу чергу це говорить про проблеми в ліпідному обміні, які можуть викликати вроджені патології:
- Полигенная (спадкова) гіперхолестеринемія. Характеризується недостатністю ЛПНЩ-рецепторів і порушенням жирового обміну. Через дисфункцію рецепторів, що виробляються ліпопротеїди низької щільності не потрапляють всередину клітин, а залишаються в крові, осідаючи на стінках судин. В результаті прискорюється протягом атеросклеротичних процесів у великих артеріях, різко зростає ризик розвитку інфаркту міокарда або інсульту в молодому віці (особливо у чоловіків).
- Комбінована гіперліпідемія. Характеризується паралельним накопиченням у крові тригліцеридів, ЛПНЩ і ЛПДНЩ за рахунок зниження рівня ЛПВЩ та уповільненого виведення ліпідів низької щільності з тканин.
- Генетична патологія аполіпопротеїну. Характеризується порушенням синтезу білка і посиленим виробленням аполіпопротеїну В (білок для транспортування холестерину в крові, входить до складу ЛПНЩ і ЛНОНП). У результаті концентрація ЛПВЩ в крові знижена, а концентрація ліпідів низької і дуже низької щільності підвищена.
Ще однією причиною зростання шкідливого холестерину можуть бути захворювання систем і органів:
- Гіпотиреоз. Стійке зниження рівня гормонів щитовидної залози (Т3 і Т4). Викликає дисфункцію ЛПНЩ-рецепторів.
- Патологічні процеси в наднирниках. Порушують синтез кортизолу. Високий рівень даного гормону провокує зростання ЛПНЩ і тригліцеридів.
- Нефротичний синдром. Комплекс симптомів, що розвивається на тлі ураження нирок. Характеризується порушенням білково-ліпідного обміну і втратою білка. В результаті печінка намагається заповнити втрату і починає виробляти його в надмірній кількості.
- Цукровий діабет. Нестача інсуліну приводить до сповільненої обробці частинок низької щільності, але інтенсивність їх вироблення печінкою при цьому не знижується. У підсумку ліпопротеїни низької щільності починають накопичуватися всередині судин.
- Холестаз. Характеризується недостатнім виробленням жовчі. Розвивається на тлі ураження печінки і гормональних збоїв. Призводить до порушення обміну речовин, що провокує зростання поганого холестерину.
Ще однією причиною, яка може викликати підвищення ЛПНЩ в крові, є так звані аліментарні фактори – спосіб життя і шкідливі звички:
- неправильне харчування з переважанням тваринних жирів, транс-жирів, канцерогенів;
- зловживання алкоголем і курінням;
- недостатня фізична активність.
Слід додати, що високий рівень ЛПНЩ (в 1,5-2 рази вище рекомендованих показників) спостерігається у вагітних жінок. Такий стан вважається нормою, оскільки викликане складною гормональною перебудовою організму. Здавати аналізи на холестерин рекомендується не раніше ніж через 1,5 місяця після пологів.
У жінок після 50 років, також може спостерігатися різке підвищення ліпопротеїнів низької щільності. Це пов’язано з періодом менопаузи, коли відбувається згасання функцій статевої системи: знижується вироблення естрогену, припиняється овуляція.
Які заходи приймати при підвищенні ліпопротеїнів низької щільності
Якщо підвищення холестерину ЛПНЩ не викликано спадковими факторами, перше, що рекомендується зробити – змінити свій раціон і спосіб життя. Основна мета – нормалізувати ліпідний обмін, знизити кількість небезпечних частинок з низькою щільністю і підвищити кількість корисного холестерину. Для цього потрібно виконати наступні рекомендації:
- Помірні фізичні навантаження. Посильні фізичні вправи допомагають спалювати ЛПНЩ, завдяки кисню, який надходить у кров при їх виконанні. Найбільш корисні тренування на свіжому повітрі: біг, ходьба, їзда на велосипеді. Тренуватися краще всього щодня по 30-40 хвилин. Дуже важливо стежити за своїм пульсом людям, які раніше вели малорухливий спосіб життя. Він не повинен підніматися більш ніж на 80% від звичайних показників.
- Харчування. Повністю відмовлятися від їжі, що містить холестерин, не можна. Безхолестериновые дієти так само шкідливі, як і неправильне харчування. Необхідно обмежити вживання тваринних жирів, деякі повністю виключити з раціону. Основу повинні складати продукти, що сприяють виведенню ХОЛЕСТЕРИНУ з організму.
Якщо підвищення рівня ЛПНЩ викликано спадковими факторами або харчування і фізичні навантаження не допомогли знизити кількість шкідливого холестерину можливе застосування спеціалізованих препаратів:
- Статини. Ліки знижують вироблення холестерину печінкою (блокують роботу певного ферменту), що допомагає знизити його рівень в крові. Мають безліч побічних ефектів. Діють тимчасово, тобто при припиненні прийому статинів рівень холестерину ЛПНЩ повертається до колишніх показників. Тому в деяких випадках пацієнти змушені приймати їх протягом всього життя.
- Фібрати (деривати фіброєвої кислоти). Препарати, що знижують концентрацію ХОЛЕСТЕРИНУ і тригліцеридів у тканинах і рідинах організму. Підвищують вироблення ліпази, що покращує метаболічні процеси по розщепленню жирів на складові їх жирні кислоти. Це призводить до видалення частинок низької щільності з плазми крові.
- Секвестранты жовчних кислот. Містять речовини, які посилюють виділення жовчних кислот. В результаті процес звільнення організму від токсинів, шлаків і висновок ЛПНЩ через кишечник прискорюється.
- Нікотинова кислота та її похідні (Ніацин). При великих дозах сприяє розширенню судин, допомагає відновити звужені артерії, нормалізує кровообіг у тканинах та органах. Зменшує концентрацію тригліцеридів і ліпідів низької щільності.
Принципи дієтичного харчування
Основою ефективного зниження концентрації небезпечних ЛПНЩ в крові є правильно складений і збалансований раціон.
 Шкідливі продукти з переробленого м’яса.
Шкідливі продукти з переробленого м’яса.
З щоденного меню обов’язково слід виключити такі види продуктів:
- будь-які види субпродуктів;
- масла і жири: вершкове масло, пальмове, маргарин, майонез;
- яєчний жовток;
- морепродукти: ікра, креветки, устриці;
- жирні сорти м’яса: свинина, яловичина, дичина, баранина;
- м’ясні напівфабрикати: сардельки, сосиски, ковбаси;
- молочні продукти: незбиране домашнє молоко, жирні сметана, сир, вершки;
- фаст-фуд;
- солодощі: шоколад, мармелад, цукерки;
- здобна випічка та кондитерські вироби.
Вся вищеперелічена продукція містить велику кількість легко засвоюваних жирів, транс-жирів і інших шкідливих речовин. Їх вживання підвищує концентрацію холестерину.
В обмеженій кількості, 2-3 рази в тиждень, в меню вводяться наступні продукти:
- риба та морепродукти: річкова риба, краби, мідії;
- дієтичне м’ясо: курка і індичка (без шкіри), пісна яловичина, кролятина;
- молочні та кисломолочні продукти з вмістом жиру не більш 6%, сир – 20%, сметана – 15%;
- картопляне пюре на молоці;
- макаронні вироби;
- напої: кава, какао (без молока), кисіль.
У цих продуктах холестерин і тваринні жири містяться в невеликій кількості. Вони обов’язково повинні бути присутніми в раціоні, оскільки допомагають підтримувати баланс необхідних організму жирів, білків і вуглеводів.
Основу харчування при високому рівні холестерину ЛПНЩ повинні складають наступні продукти:
- овочі та фрукти;
- морська риба;
- рослинні олії (особливо корисно оливкова і льняна);
- знежирений кефір, натуральний йогурт з біодобавками;
- злаки та крупи;
- свіжовичавлені овочеві і фруктові соки, ягідні смузі, зелений і імбирний чай, відвари з трав, морси, мінеральна вода.
Збагачені рослинною клітковиною, флавоноїдами, пектином та іншими корисними речовинами продукти допомагають знизити рівень небезпечних ЛПНЩ і підвищити хороший холестерин.
Дуже важливо дотримуватися правил приготування їжі. Страви можна варити, готувати на пару, запікати. Смажене, копчене, мариноване – повністю виключається. Харчування дробове – 5-6 разів на день невеликими порціями.
Про що говорить знижений рівень ЛПНЩ
Якщо холестерин ЛПНЩ знижений, причиною цього можуть бути спадкові та аліментарні фактори, а також захворювання внутрішніх органів.
Вроджені патології ліпідного обміну:
- Абеталипопротеинемия. Досить рідкісне генетичне розлад. Характеризується порушенням всмоктування і переміщення ліпідів, зниженням концентрації або відсутністю ЛПНЩ.
- Гиперхиломикронемия. Підвищена концентрація хіломікронів у плазмі крові. Хиломикрон являє собою мікрочастинок, ліпід (холестерин, фосфоліпіди, тригліцериди) з оболонкою з аполіпопротеїну. Завдяки такій будові, нерозчинні у воді ліпіди вільно переміщаються по судинах. При вродженої патології високий вміст хіломікронів, виявляється на тлі зниженої концентрації ЛПВЩ і ЛПНЩ, зростає ризик розвитку мимовільного панкреатиту.
- Хвороба Танжера. Рідкісна мутація гена АВСА1. Проявляється зниженням загального холестерину, ЛПНЩ і ЛПВЩ. Перші симптоми можуть виявлятися у дітей у 5-7 років.
Захворювання внутрішніх органів, що впливають на зниження ЛПНЩ:
- хронічна анемія – низька концентрація гемоглобіну, при зниженні кількості еритроцитів;
- гіпертиреоз – інтоксикація організму тиреоїдними гормонами на тлі стійкого підвищення рівня гормонів щитовидної залози;
- захворювання печінки – гепатит, цироз;
- ураження кісткового мозку злоякісними утвореннями;
- гострі інфекційні захворювання – пневмонія, тонзиліт, синусит.
Аліментарні фактори:
- тривале голодування;
- стрес, депресія;
- прийом гормональних препаратів.
Як проводиться аналіз на холестерин і коли його призначають
Матеріал для здачі аналізу – сироватка крові. Кількість холестерину ЛПНЩ визначають розрахунковим шляхом за формулою Фридвальда:
ЛПНЩ= Загальний ХС – ЛПВЩ –ТГ/2,2 (для ммоль/л)
Даний метод актуальний, якщо ТГ (тригліцеридів) нижче 4,0 ммоль/л. При значній триглицеридемии (концентрація ТГ понад 5,5 ммоль/л) розрахункові значення ЛПНЩ можуть бути дуже занижені.
Кров для визначення концентрації шкідливого холестерину в крові в обов’язковому порядку слід складати:
- чоловікам після 20 років і жінкам після 25 років – раз на 5 років в профілактичних цілях;
- при підвищенні загального холестерину;
- людям, які входять у групу ризику по серцево-судинних патологій, якщо в родині були факти несподіваної смерті від інфаркту осіб до 45 років, є родичі, у яких виявлено коронарний синдром;
- при стабільному підвищенні артеріального тиску (більше 140/90);
- хворим на цукровий діабет необхідно здавати кров на дослідження кожен рік;
- людям з атеросклероз і ІХС, після інфаркту, інсульту, при аневризмі аорти – кожні півроку;
- після початку лікування статинами та дотримання низкохолестериновой дієти – через 2-3 місяці для контролю результатів.
Розшифровка результатів
Міжнародними стандартами встановлені рекомендовані показники норми, відхилення від них розшифровуються наступним чином:
- <2,60 – оптимальна концентрація ЛПНЩ, ризик розвитку атеросклерозу і серцево-судинних патологій мінімальний;
- 2,60-3,30 – рівень близький до оптимального значення, несуттєві ризики;
- 3,30-4,10 – рівень близький до підвищеного значення, є невелика ймовірність звуження судин і утворення холестеринових бляшок;
- 4,10-4,90 – висока концентрація ЛПНЩ, відповідно високий ризик розвитку атеросклерозу, захворювань серця і судин;
- >4,90 – дуже високий вміст ліпопротеїдів низької щільності в крові, велика небезпека утворення холестеринових бляшок, висока ймовірність розвитку ішемічної хвороби серця, інфаркту або інсульту.
Як підготуватися до дослідження і що може вплинути на результат
Аналіз холестерину ЛПНЩ дуже чутливий до зовнішніх факторів. Щоб його показники були максимально достовірними потрібно знати і дотримувати деякі правила:
- за дві доби до здачі аналізу не слід вживати алкоголь, смажену і жирну їжу, потрібно припинити прийом препаратів, які можуть вплинути на результати: гормональні ліки, антибіотики, Бади, полівітаміни;
- за 12 годин до забору крові припиняють прийом їжі, також не можна пити солодкий чай, каву або газовану воду, можна випити склянку кип’яченої води;
- за 30 хвилин до аналізу виключаються будь-які фізичні навантаження, забороняється палити, також слід привести в норму свій психоемоційний стан.
Дослідження не проводять, якщо пацієнт хворий на ГРВІ або ГРЗ, а також протягом перших 3 місяців після перенесеного інфаркту міокарда.
Вплинути на результат можуть:
- стрес, фізичні навантаження, травми;
- тривале голодування, анорексія;
- захворювання печінки, нирок, щитовидної залози без адекватного лікування;
- вагітність.
При оцінці ризику розвитку серцево-судинних захворювань отримані результати аналізів враховуються разом з іншими факторами ризику (спадковість, харчування, вік, наявні захворювання).
Профілактика підвищення і зниження ЛПНЩ в крові проста – правильне харчування, активний спосіб життя, відсутність шкідливих звичок і своєчасні обстеження. Дуже важливо проходити регулярну диспансеризацію людям старше 40 років. Саме в цей період відбуваються гормональні перебудови, організм важко справляється з навантаженнями, що може призвести до загострення різних недуг, в тому числі і до різкого підвищення шкідливого холестерину.



