Порушення артеріального тиску – самостійне і дуже небезпечне захворювання. В медицині відомо під назвою артеріальна гіпертензія. Без своєчасної діагностики і лікування може призводити до інвалідності і летального результату.

Зміст
- Що являє собою захворювання
- Види гіпертонії
- Класифікація
- Чому розвивається гіпертонія
- Чим небезпечна гіпертонія
- Характерні симптоми гіпертонічної хвороби
- Методи діагностики
- Як лікувати гіпертонію
- Прогноз і профілактика
Що являє собою захворювання
Нормально значення АТ становить 120/80 мм рт. ст. При гіпертонії показники підвищені і показують значення 140/90 мм рт. ст. і вище, де:
- верхній показник (140) – систолічний кров’яний тиск у момент стиснення серцевого м’яза і виштовхування крові в аорту;
- нижній показник (90) – діастолічний тиск крові в момент розслаблення серцевого м’яза.
В нормі показники АТ постійно змінюються в залежності від стану людини. Під час сну тиск знижується, а під час фізичних чи психологічних навантажень, навпаки, підвищується. Але воно не повинно бути вище стандартних показників. Для дорослої людини норма ПЕКЛО становить 110-135/70-85 мм рт. ст.
Величина артеріального тиску залежить від загального периферичного судинного опору та тонусу судин. Судинний тонус контролюється головним мозком за допомогою ренін-ангіотензин-альдостероновых гормонів. При подразненні рецепторів довгастого мозку і гіпоталамуса ці речовини починають виробляти в більшій кількості.
Висока концентрація ренін-ангіотензин-альдостероновых гормонів викликає спазм артерій, потовщення їх стінок, збільшує об’єм і в’язкість крові. Все це посилює загальний периферичний опір судин і призводить до появи гіпертензії, яка з часом стає стабільною і незворотною.
Види гіпертонії
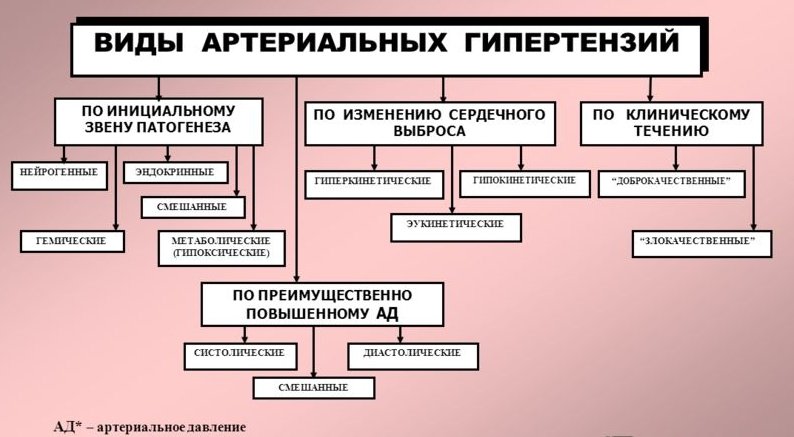
Есенціальна гіпертензія (первинна)
В даний час достовірно відомо, що основна причина виникнення цієї форми хвороби – мутація генів, що передається у спадок від батьків до дітей. Первинну гіпертензію прийнято ділити на кілька підвидів залежно від клінічних проявів і тяжкості ураження судин:
- Гіперадренергіческая форма. Форма ранньої артеріальної гіпертензії, яка виникає в 15-20 % випадків у осіб молодого віку (до 35 років). Характеризується збільшенням концентрації адреналіну та норадреналіну в сироватці крові. Супроводжується раптовою блідість або почервоніння шкірних покривів, ознобом, пульсуючим головним болем. Можливо появу тривожності, підвищення пульсу до 100 ударів на хвилину. При відсутності заходів для зниження АТ можливий розвиток гіпертонічного кризу.
- Гипорениновая форма. Артеріальна гіпертонія даного типу розвивається переважно у літніх людей. Причини – підвищення рівня альдостерону і реніну. Перша речовина затримує натрій і рідина в організмі, друге – збільшує об’єм циркулюючої крові. У сукупності вони створюють сприятливі умови для появи гіпертензії. Зовнішні ознаки – характерна «нирковий» вид: набряки обличчя, верхніх і нижніх кінцівок, блідість і зменшення еластичності шкіри.
- Гиперрениновая форма. Діагностують у 20-25% випадків у осіб з артеріальною гіпертензією, що розвивається швидкими темпами. Найчастіше виявляється у чоловіків молодого віку. Характеризується тяжкими клінічними проявами: раптове різке підвищення тиску до 230/130 мм рт. ст., сильне запаморочення, нудота, блювота, напади сильного головного болю. Викликає ускладнення: швидко прогресуючий атеросклероз артерій нирок.
Синдром артеріальної гіпертензії
Інша назва симптоматична або вторинна гіпертензія. Є ознакою основного захворювання. Виникає на тлі стороннього ураження систем і органів, що беруть участь в регуляції кров’яного тиску.
- Ниркова (реноваскулярна). Розвивається на тлі різних захворювань, що вражають нирки і викликають звуження артерій: атеросклероз, пухлини, дисплазія, пієлонефрит, амілоїдоз, гломерулонефрит. Складна форма вторинної артеріальної гіпертензії, важко піддається лікуванню. Характеризується різким підвищенням АТ. При цьому навіть при завищених показниках хворий може почувати себе нормально і не втрачати працездатності.
- Ендокринна. Виникає на тлі дисфункції щитовидної залози: феохромоцитома, синдром Іценко-Кушинга, синдром Конна. Це досить рідкісні форми, що провокують дуже важкий перебіг патології. У хворих діагностуються як різкі скачки кров’яного тиску, так і стабільно підвищені показники. Стан ускладнюється порушенням роботи нирок, погіршенням зору, слабкістю, онімінням верхніх і нижніх кінцівок.
- Неврогенна. Гіпертонічна хвороба розвивається на тлі хронічного атеросклерозу судин головного мозку, пухлин, енцефаліту та інших захворювань, що порушують кровопостачання.
- Гемодинамічна. Розвивається внаслідок ураження серця або аорти (атеросклероз, вроджене часткове звуження аорти, пізня стадія серцевої недостатності).
- Легенева. Ця форма артеріальної гіпертензії зустрічається вкрай рідко, приблизно в 5-10% випадків. Розвивається із-за звуження легеневих артерій. Причинами можуть бути проблеми на генетичному рівні (1-2%), ВІЛ, патології печінки, вживання наркотичних засобів.
За перебігом захворювання, первинна та вторинна гіпертонічна хвороба ділиться на два типу:
- Злоякісна гіпертензія. Хвороба розвивається стрімко. Характеризується яскраво вираженою симптоматикою. За короткий час стан пацієнта сильно погіршується. Без своєчасної допомоги викликає серйозні ускладнення, що може привести до летального результату.
- Доброякісна гіпертензія. Розвивається повільно. У початковій стадії протікає безсимптомно. Найчастіше виявляється на пізніх стадіях у ході обстеження.
За даними медичної статистики первинну форму діагностують у 85-90% випадків гіпертонії. Вторинну – у 10-15%.
Класифікація
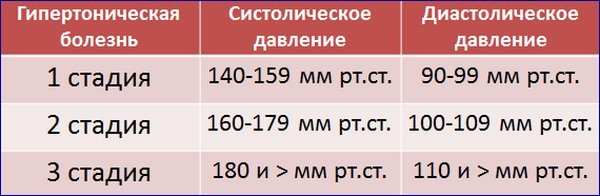
Залежно від рівня і стабільності підвищення АТ виділяють:
- I стадія (легкий перебіг). ПЕКЛО – 140-160/90-100 мм рт. ст., нестабільне. Протягом доби воно може підвищуватися до 160/100 і зменшуватися до 140/90 мм рт. ст. Для цієї стадії гіпертонічні кризи і поразки внутрішніх органів не характерні.
- II стадія (помірне протягом). ПЕКЛО – 160-180/100-110 мм рт. ст., стабільно підвищений. Типові неускладнені кризи. У цьому випадку значне підвищення показників не викликає серйозних уражень органів-мішеней. Однак медична допомога обов’язково повинна бути надана протягом перших 24 годин після початку нападу. Екстреної госпіталізації не потрібно.
- III стадія (тяжкий перебіг). ПЕКЛО – понад 180/110 мм рт. ст. Супроводжується ускладненими гіпертонічними кризами. Це екстрені стану, коли відбувається серйозне ураження органів-мішеней. Пацієнту необхідна швидка медична допомога та термінова госпіталізація. Найменша затримка може призвести до летального результату.
Для артеріальної гіпертензії характерно вибіркове ураження певних органів і систем організму. Вони отримали назви «органи-мішені». До них відносяться: серце, нирки, головний мозок, судини очного дна.
Чому розвивається гіпертонія

Основна причина розвитку гіпертонічної хвороби – порушення регуляторної діяльності вищих відділів ЦНС головного мозку. Викликати патологічний стан може низка чинників:
- Спадковість. За статистикою, приблизно у 50% дітей виявляється генетична схильність до артеріальної гіпертензії, якщо хоча б один з батьків страждає цим захворюванням. Якщо патологія виявлена у обох батьків, ймовірність виникнення хвороби у дітей зростає до 70%.
- Стрес. Гормони збільшують навантаження на серце: воно б’ється швидше, перекачуючи великі обсяги крові, що призводить до підвищення тиску. Вони стають менш еластичними, більш проникними. Це призводить до зміни показників периферичного опору судин і як наслідок до стабільного підвищення ПЕКЛО і гіпертензії.
- Зловживання алкогольними напоями. Потрапляючи в організм, етиловий спирт сприяє розширенню судин. Їх стінки стають надто гнучкими і не чинять опору при переміщенні крові. В результаті швидкість кровотоку збільшується навантаження на серце стає сильнішою, тиск підвищується. При постійному вживанні алкогольних напоїв підвищений АТ перетворюється в хронічний.
- Куріння. Доведено, що тютюновий дим збільшує показники АТ кожен рік на 5 мм рт. ст. Це викликано пошкодженням артеріальних стінок і їх поступовим звуженням.
- Атеросклероз. Підвищена концентрація холестерину призводить до поступового ураження артерій жировими бляшками та звуження їх просвіту. Гіпертонія виникає на тлі порушення вільної циркуляції крові, за рахунок чого піднімається артеріальний тиск. Це в свою чергу прискорює прогресування атеросклерозу.
- Зайва вага. Між ожирінням і величиною ПЕКЛО існує прямий зв’язок, чим більше вага, тим вище тиск. Зайві кілограми найчастіше з’являються при неправильному харчуванні, коли людина вживає надмірну кількість тваринних жирів. Це порушує ліпідний обмін, викликає зростання холестерину і атеросклероз і як наслідок підвищення АТ. У ситуаціях, коли зайві кілограми з’являються різко (наприклад, після гормонального лікування).
- Надмірне вживання солі. Надмірна кількість харчового натрію, споживаного разом з їжею, викликає затримку рідини в організмі і спазм судин. Сукупність даних факторів згодом може призвести до гіпертензії.
- Гіподинамія. Недостатня рухливість збільшує ризик розвитку гіпертонічної хвороби на 30-50%. Серце погано справляється навіть з незначними навантаженнями, сповільнюється обмін речовин, збільшується в’язкість крові і схильність до тромбоутворення. Малорухливий спосіб життя негативно позначається на роботі нервової та імунної системи.
Віковий фактор і статева належність є чинниками, що визначають ступінь ризику розвитку гіпертонії. Чоловіки у віці 30-45 років найбільш схильні до появи захворювання. У жінок ризик виникнення патології зростає після менопаузи, в період 40-50 років.
Чим небезпечна гіпертонія
Артеріальна гіпертензія небезпечна розвитком серйозних ускладнень, які можуть призвести до інвалідності або летального результату.
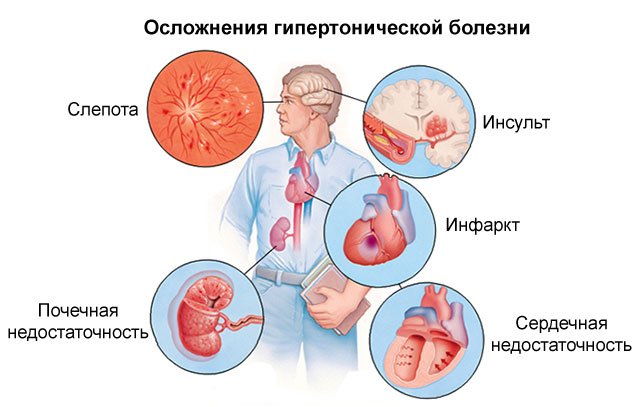
Найнебезпечніші з них:
- Стенокардія. Характеризується нападами гострого болю в області серця. Стан пацієнта може ускладнюватися відчуттям сильної нестачі повітря і перебоїв у роботі серця. Виникає із-за недостатнього кровообігу міокарда. Може викликати напад гострої серцевої недостатності та інфаркт міокарда.
- Інфаркт міокарда. Некроз частини серцевого м’яза. Розвивається при важкій стадії артеріальної гіпертонії внаслідок гострого порушення коронарного кровообігу. Проявляється гострим болем, що віддає у ліву руку, лопатку. У хворого може з’явитися сильне почуття страху, проблеми з диханням, блідість шкіри. Хворому потрібна екстрена медична допомога.
- Інсульт. Нетравматичний внутрішньомозковий крововилив. Супроводжується гострою головним болем, блюванням, сильною нудотою виникає на тлі високого тиску. Симптоматика швидко наростає. Спочатку хворий може відчувати легке оглушення, потім швидко настає коматозний стан. Прогноз у більшості випадків несприятливий.
- Серцева астма. Гостра недостатність лівого шлуночка, обумовлена застоєм венозної крові та набряком легень. Характеризується раптовим нападом задишки, яка переростає в ядуха. У 60% випадків призводить до летального результату, потребує невідкладної медичної допомоги.
- Аневризма аорти. Патологічне, необоротне розширення ділянки аорти, викликане слабкістю її стінок. Супроводжується задишкою, болем в грудній клітці, посинінням і набряком обличчя і шиї.
- Відшарування сітківки. Призводить до значного зниження зору, рідко до його повної втрати і до появи катаракти. Підвищений АТ призводить до порушення кровотоку в очному дні, пошкоджуючи стінки дрібних артерій. Перші симптоми – порушення гостроти зору, поява миготять мушок перед очима.
- Уремія. Синдром вираженої ниркової недостатності. Виникає в результаті затримки в організмі токсичних речовин з-за порушень системного і внутрипочечного кровообігу. У початковій стадії проявляється відсутністю апетиту, апатією, сильними головними болями, нудотою, зниженням температури тіла до 350 С.
Характерні симптоми гіпертонічної хвороби
Клінічні прояви різноманітні і залежать від ступеня підвищення кров’яного тиску і ураження органів-мішеней.
Перша ступінь
Сама легка форма захворювання, ризик появи ускладнень мінімальний. Періоди підвищення АТ, як правило, проходять без наслідків. У рідкісних випадках перша стадія гіпертонічної хвороби проявляється легкими невротичними порушеннями:
- головний біль, що підсилюється при фізичних навантаженнях;
- шум у вухах;
- безсоння;
- прискорене серцебиття.
Високий тиск спостерігається протягом декількох днів або тижнів. При цьому періоди загострення чергуються з повним зникненням симптомів, коли самопочуття хворого значно поліпшується.
Друга ступінь
Стан пацієнта погіршується, а тиск не приходить у норму, навіть при повному спокої і знижується тільки за допомогою спеціалізованих препаратів. До невротичних симптомів приєднуються:
- задишка може виникати при будь незначному фізичному навантаженні);
- надмірне потовиділення;
- почервоніння або блідість шкірних покривів;
- оніміння пальців ніг і рук;
- тупі болі в області грудей;
- пелена, мушки перед очима;
- набряки рук і обличчя.
Слід додати, що з прогресуванням артеріальної гіпертензії частота і тривалість гіпертонічних кризів збільшується.
При лікарському огляді у таких пацієнтів виявляється гіпертрофія лівого шлуночка серця, високий рівень білка та креатиніну в сечі, підвищений очний тиск.
Третя ступінь
Найважча форма гіпертензії. Для клінічної картини характерні наступні симптоми:
- зміна ходи;
- швидко погіршується зір;
- аритмія;
- погана координація рухів;
- проблеми з пам’яттю;
- помутніння свідомості під час гіпертонічних кризів;
- гострі болі в області грудей.
У хворих спостерігається порушення мозкового, серцевого, ниркового кровообігу. Ризик інфаркту та інсульту значно збільшується. Відсутність кваліфікованої медичної допомоги нерідко призводить до летального результату.
Методи діагностики
Обстеження пацієнтів з підвищеним артеріальним тиском і підозрою на гіпертонію проводиться з метою підтвердження або спростування попереднього діагнозу і виявлення наявності і ступеня ураження органів-мішеней.

При діагностиці використовуються наступні методи:
- Збір анамнезу. В процесі бесіди з пацієнтом лікар фіксує можливі фактори ризику, що сприяють розвитку гіпертензії, скарги, ступінь підвищення тиску, наявність гіпертонічних кризів і супутні патології.
- Динамічне вимірювання АТ. При першому відвідування фахівця тиск вимірюють на обох руках з інтервалом у 2-3 хвилини. Якщо показники відрізняються, то істинним вважається середнє арифметичне значення між ними.
- Лабораторні дослідження. Сюди входять клінічні аналізи крові, сечі, біохімічне визначення концентрації в організмі калію, глюкози, креатиніну, білка.
- Електрокардіограма (ЕКГ). Допомагає визначити потовщення м’язової стінки лівого шлуночка серця, виявити порушення в серцевому ритмі.
- УЗД. Ультразвукове дослідження серця допомагає визначити збільшення лівих відділів серця. Для визначення можливого ураження органів-мішеней пацієнту призначають УЗД черевної порожнини, щитовидної залози, нирок.
- Доплерографія. Дослідження проводять для визначення інтенсивності кровотоку по судинах. В першу чергу обстежують сонні і серцеві артерії.
- Аортографія і артеріографія. Обстеження проводять для визначення стану артеріальних стінок. У процесі діагностики також можуть бути виявлені холестеринові бляшки і вроджене звуження коронарної артерії.
Діагноз первинної артеріальної гіпертензії ставиться шляхом виключення всіх вторинних форм даного захворювання.
Як лікувати гіпертонію
Лікування гіпертонічної хвороби повинне бути комплексним. Важливо не лише знизити АТ до нормального рівня, але і запобігти появі можливих ускладнень.
Консервативна терапія призначається всім пацієнтам без винятку.
- Контроль ваги. Зайві кілограми посилюють перебіг гіпертонії. При ожирінні слід уважно стежити за калорійністю їжі, уникати переїдання.
- Позбавлення від шкідливих звичок. При гіпертонічній хворобі слід різко припинити або максимально обмежити вживання алкоголю і сигарет.
- Підвищення фізичної активності. Найбільш корисні фізичні навантаження, що щадять: скандинавська ходьба, плавання, піші прогулянки, легка ранкова розминка.
- Дотримання дієти. Правильне харчування допоможе нормалізувати обмінні процеси в організмі, покращує роботу нирок, зміцнити судини.
Кожен пацієнт повинен самостійно контролювати свій артеріальний тиск. Нормальним показником вважається АТ рівне 120/80 мм рт. ст. Допускаються відхилення на 5-10 одиниць в більшу або меншу сторону в силу віку та індивідуальних особливостей організму.
При гіпертонічній хворобі щоденне меню потрібно складати, враховуючи наступні правила:
- повністю виключити або обмежити (до 5 г в день) вживання кухонної солі;
- зменшити вживання тваринних жирів;
- ввести в меню більше продуктів, багатих калієм і магнієм: крупи, злаки, боби, горіхи, зелень, морепродукти;
- харчування має бути дробовим 5-6 разів на день, останній прийом їжі за 3 години до сну;
- метод приготування продуктів – запікання, відварювання або на пару;
- щодня випивати 1-1,5 л води в день.
Діуретики
При артеріальній гіпертензії вважаються ефективними засобами. Виводять з організму надмірна кількість солі, зменшують вміст рідини в тканинах, швидко знімають набряки.
При гіпертонії найбільш ефективними визнані наступні види засобів:
- Петльові (стельові): Фуросемід, Торасемид. Знижують високий тиск, спричинений дисфункцією нирок.
- Тиазиноподобные: Оксодолін, Гигротон. Призначають при систолічної гіпертонії, коли верхні показники АТ завищені, а нижні залишаються в межах норми.
- Калійзберігаючі: Амілорид, Триамтерен. Препарати повільного, але тривалого дії. Призначаються в сукупності з іншими діуретиками для корекції калієвого балансу, який може бути порушений при прийомі тіазидних або тиазидоподобных коштів.
Діуретики допомагають не тільки знизити високий тиск, але і запобігти розвитку ускладнень при гіпертонії. Завдяки регулярному прийому сечогінних засобів, ризик інфаркту зменшується на 20%, інсульту – на 45%.
Бета-адреноблокатори
Їх призначають при артеріальній гіпертензії резистентного типу. Бета-адреноблокатори також призначаються пацієнтам з високим ризиком розвитку патології серця і судин, при постінфарктних станах, стенокардії, серцевої недостатності.
До найбільш ефективних засобів належать:
- Карведилол. Знижує загальний периферичний опір судин, не впливає на периферичний кровообіг і частоту серцевих скорочень. Зменшує навантаження на серцевий м’яз.
- Бісопролол. Призначається при артеріальній гіпертензії, ІХС, серцевої недостатності і порушення серцевого ритму. При застосуванні в помірних дозах не викликає порушень в обміні ліпідів або електролітів.
- Атенолол. Призначають при високому АТ, а також при великих ризиках розвитку патологій серцево-судинної системи. Збільшує виживаність постінфарктних пацієнтів при станах.
- Бетаксолол. Ефективний при м’якої або помірної гіпертонії, попереджає підвищення АТ при фізичних навантаженнях або в стресових ситуаціях. Може застосовуватися місцево у вигляді очних крапель для зниження внутрішньоочного тиску.
Засоби цієї групи категорично заборонено приймати людям, що страждають важкою бронхіальною астмою.
Інгібітори ангіотензинперетворюючого ферменту (АПФ)
Розширюють просвіт судин і артерій. Запобігають спазмування судинних стінок, полегшують навантаження на серце.
При гіпертонії застосовуються препарати трьох видів:
- Інгібітори АПФ з сульфгідрильної групою каптоприл (I покоління): Капотен, Эпситрон, Лотензин. Посилюють дію АПФ, але швидко окислюються, тому мають нетривалою дією.
- Інгібітори АПФ з карбоксильної групою (II покоління): Еналаприл, Лизонорм, Синоприл, Едіт. Володіють середнім по часу ефектом. Від препаратів I покоління відрізняються високою здатністю проникати в тканини.
- Інгібітори АПФ з фосфинильной групою (III покоління): Церонаприл, Фозиноприл. Мають найбільш тривалою дією, що проникають глибоко в тканини, накопичуються в них, що збільшує ефективність їх дії.
Всі інгібітори можуть застосовуватися для лікування гіпертонічної хвороби, а також для профілактики інфаркту, інсульту, серцевої та ниркової недостатності.
Гіпотензивні препарати центральної дії
Зменшують периферичний опір судин, знижують активність реніну, адренергічних систем. Не впливає на нирковий кровотік, але уповільнюють виведення натрію і рідини з організму.
До препаратів відносяться:
- Альфа2-агоністи: Метилдопа, Гуанабенз, Клонідин. Призначаються для нервової регуляції серцево-судинної системи через a2-адренорецептори.
- Агоністи I1-рецепторів: Рилменідин, Моксонідин. Призначаються для нервової регуляції серцево-судинної системи через I1-имидазолиновые рецептори.
Застосовуються при артеріальній гіпертонії з легким або помірним плином. Засоби знижують артеріальний тиск, відновлюють властивості судин, повертаючи їм тонус і еластичність.
Сартани
Сартани ефективно знижують рівень АТ, мають мінімум побічних ефектів.
За своїм хімічним складом Сартани поділяються на чотири групи:
- Бефиниловые похідні тетразолу: Лозартан, Карденсартан. Звужують судини, відновлюють баланс рідини, мікроелементів в організмі, покращують стан серцево-судинної системи.
- Небифениловые похідні тетразолу: Телмисартан. Призначаються при артеріальній гіпертензії або високий ризик розвитку інфаркту або інсульту.
- Небифениловые нететразолом: Эпросартан. Ефективно знижує високий артеріальний тиск, але володіє численними протипоказаннями.
- Нециклічні з’єднання: Валсартан. Застосовується в якості профілактичного засобу проти повторного інфаркту або інсульту.
Сартани добре поєднуються з антагоністами кальцію та діуретиками.
Антагоністи кальцію (блокатори кальцієвих каналів)
В основному застосовуються при гіпертонічної хвороби у осіб похилого віку. А також у випадках, коли захворювання ускладнене аритмією, стенокардією або церебральним атеросклерозом.
До антагоністів кальцію належить дві групи препаратів:
- Похідні фенілалкіламінов: Верапаміл. Зменшує скоротливість, провідність і збудливість міокарда, знижує навантаження на серце.
- Похідні дигідропіридину: Ніфедипін. Усуває спазм коронарних артерій, покращує кровообіг в них, зменшує навантаження на серце.
Антагоністи кальцію приймають у поєднанні з інгібіторами АПФ, що дозволяє прибрати з курсу терапії діуретики.
Народні методи лікування гіпертонії
Коли немає хронічних захворювань, що викликають підвищення артеріального тиску, можна спробувати стабілізувати кров’яний тиск народними засобами:
- Насіння льону. Містять жирні кислоти, що знижують концентрацію шкідливого холестерину, відновлюють властивості артерій. 3 ст. л. насіння подрібнюють до порошкоподібного стану, приймають внутрішньо, тричі на день, запиваючи водою. Засіб також можна додавати в салати, використовувати як присипку для бутербродів. Курс лікування 2-3 місяці.
- Червоні соснові шишки. Сировина рекомендується збирати в період з березня по червень. Світло-коричневі або червоно-коричневі шишки зривають з дерева, складають у скляну літрову ємність, заливають 1 л горілки, настоюють у темному місці 3 тижні. Лікувальний ефект можна підсилити, додавши до шишкам сосновий пилок і нирки. Настоянка допомагає стабілізувати тиск, відновлювати мозковий кровообіг. Дуже ефективна для корекції постінсультних станів. Під час лікування за півгодини до їжі беруть 1 ч. л. настоянки, запиваючи водою.
- Часник. Розріджує кров, знижує шкідливий холестерин, є ефективним профілактичним засобом проти інфарктів і інсультів. При лікуванні гіпертонічної хвороби рекомендується застосовувати часникову настоянку. 2-3 часникового зубчики пропускають через прес, заливають 300 мл теплої води, настоюють 12 годин при кімнатній температурі. Настій випивають за 1-2 рази після їжі. Тривалість лікування 1 місяць.
- Пустирник. Заспокоює нервову систему, розслаблює судинні стінки. При високому АТ рекомендується перед сном випивати чашку чаю з пустирника протягом місяця.
- М’ята. Нормалізує тиск, знімає нервову збудливість. Рекомендується додавати 2-3 листочки свіжої м’яти в чай.
- Лимон, журавлина і мед. 1 ст. л. натертого з шкіркою лимона змішують з такою ж кількістю журавлини, додають ? склянки меду. Приймають вранці по 1 ст. л. перед їжею. Засіб допомагає стабілізувати артеріальний тиск, покращує стан артерій.
При артеріальній гіпертензії не слід займатися самолікуванням безконтрольно.
Прогноз і профілактика
На жаль, повністю вилікувати гіпертонічну хворобу II, III стадії неможливо, враховуючи незворотні зміни в артеріях. Але можна зупинити її прогресування, зменшити частоту гіпертонічних кризів, звести до мінімуму ризик розвитку ускладнень.

Лікування захворювання проходить у кілька етапів:
- I етап. Основна терапія полягає в прийомі сечогінних засобів. Вони допомагають позбутися від першопричини патології – затримки солей і рідини в організмі. Одночасно з діуретиками можуть бути призначені антагоністи кальцію.
- ІІ етап. Якщо призначені раніше препарати виявилися неефективними, хворому призначають комбінований прийом двох засобів з різними механізмами дії. Наприклад, діуретики + бета-адреноблокатори або діуретики + інгібітори АПФ.
- ІІІ етап. Якщо перебіг гіпертонічної хвороби ускладнюється, хворому призначають більш сильні препарати. Наприклад, діуретики в сукупності з Каптоприлом або Метилдопом. Або можуть бути залишені ті ж ліки, але збільшена їх дозування.
Мета медикаментозної терапії – поступово знизити та стабілізувати АТ, щоб уникнути ускладнень. Якщо крім артеріальної гіпертензії у пацієнта є ниркова або серцева недостатність одночасно призначаються препарати для лікування цих станів.
Прогноз визначається стадією та характером перебігу гіпертензії. У початковій стадії розвитку хворобу успішно піддається лікуванню. Тяжкий перебіг, швидке прогресування, незворотні ураження артерій і органів-мішеней суттєво погіршують прогноз.
При артеріальній гіпертонії дуже високий ризик розвитку інфаркту або інсульту, гострої серцевої недостатності, летальних випадків. Особливо важко протікає захворювання у осіб молодого віку.
Профілактика полягає в усуненні можливих факторів ризику, здатних стати поштовхом до підвищення артеріального тиску. Дуже важлива рання діагностика хвороби шляхом контролю кров’яного тиску, своєчасна диспансеризація, дотримання індивідуальної гіпотензивної терапії, підтримання стабільного рівня АТ самим пацієнтом.



