Для повноцінної роботи систем і органів в організмі людини повинні бути присутні всі класи ліпопротеїдів, але строго в певних кількостях. Відхилення від норми загрожують розвитком патологічних процесів у серцево-судинній системі.
Зміст
- З чого складається молекула холестерину
- Рекомендовані норми в аналізі крові
- ЛПНЩ: шкідливий холестерин
- ЛПВЩ: корисний холестерин
- Як підвищити рівень хорошого холестерину
З чого складається молекула холестерину
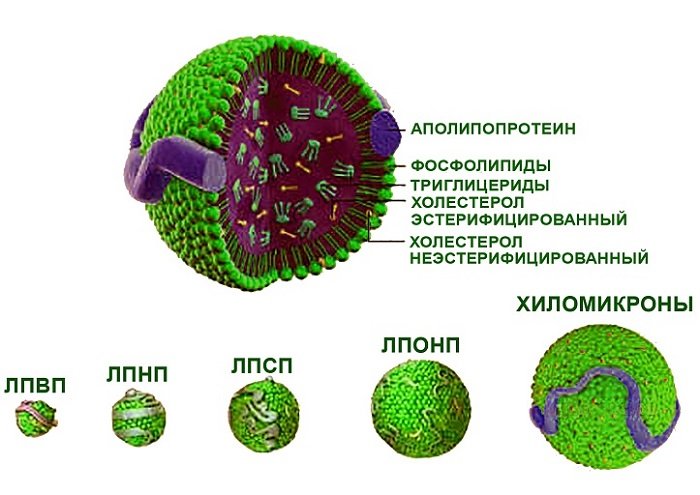
Виділяють чотири основні групи холестеринових частинок:
- Хиломикроны. Розмір 7,5-12 нм. Склад: харчові жири, холестерин. Утворюються в тонкому відділі кишечнику ліпідів, що надходять разом з продуктами харчування. Переносять харчові жири в печінку. В нормі в крові, що циркулює по венах і артеріях, хиломикроны не визначаються.
- ЛПДНЩ (ліпопротеїди дуже низької щільності). Розмір частинок 30-80нм. Переносять синтезований печінкою холестерин до тканинам і органам. При цьому частина речовини використовується в якості джерела енергії або відкладається у вигляді жирових відкладень.
- ЛПСП і ЛПНЩ (ліпопротеїди середньої та низької щільності). Розмір частинок 18-26 нм. Утворюються з ЛПДНЩ. Практично весь обсяг частки займає холестерин. Вони переносять його з печінки до органів, м’язів і жирової тканини.
- ЛПВЩ (ліпопротеїди високої щільності). Розмір частинок 8-11 нм. Складаються з білка і фосфоліпідів. Переносяться по судинах разом з кров’ю, пов’язують частки вільного холестерину і переносять його назад в печінку. Там він переробляється в жовчні кислоти, а його залишки виводяться з організму природним шляхом.
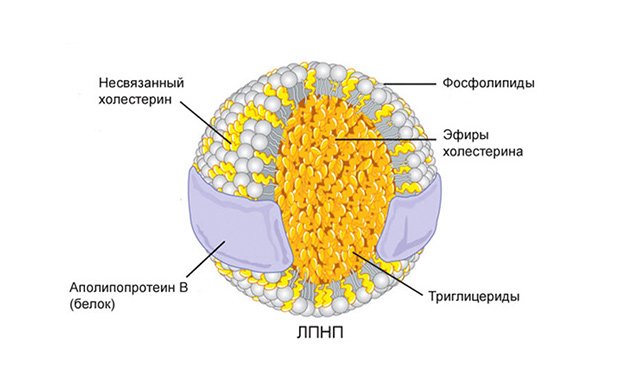
Поганий холестерин – це ЛПДНЩ і ЛПНЩ. Це найбільш атерогенні фракції (ЛПНЩ в більшої ступеня). Вони насичені холестеролом і під час пересування по крові руслу можуть «втрачати» жироподібні частинки, особливо, якщо їх рівень в крові перевищує норму. При пошкодженні або запалення артерій вільні молекули холестерину осідають на стінках судинних, починає розвиватися атеросклероз.
ЛПВЩ чинять зворотну дію, володіють антиатерогенными властивостями – це корисний холестерин. Вони збирають надлишки жирових частинок, очищаючи стінки судин. Тому при визначенні ризику розвитку атеросклерозу у кожної конкретної людини враховується кількість кожної фракції ліпопротеїдів.
Рекомендовані норми в аналізі крові
Норма загального холестерину для жінок і чоловіків – від 3,6 до 5,2 ммоль/л.
| ЛПВЩ ммоль/л | ЛПНЩ ммоль/л | Тригліцериди | КА | |
| Чоловіки | 0,77-1,70 | 2,25-4,82 |
<2,0 |
<3,0 |
| Жінки | 0,86-2,28 | 1,92-4,51 | ||
| Жінки (період вагітності) | 0,80-2,00 | 1,83-6,09 | ||
| Діти і підлітки до 14 років | 0,78-1,68 | 1,50-3,89 |
КА – коефіцієнт атерогенності. Показує співвідношення ліпідних фракцій. Відображає ймовірність розвитку атеросклерозу і захворювань серця. Визначається шляхом розрахунків за формулою: (Загальний ХС – ЛПВЩ)/ ЛПВЩ.
ЛПНЩ: шкідливий холестерин
Між рівнем ЛПНЩ і ризиком розвитку атеросклерозу існує пряма залежність. Чим більше концентрація шкідливого холестерину, тим вище ризик розвитку атеросклерозу.
У 70% випадків при дослідженні крові на холестерин виявляють його підвищені показники. Це може бути викликано наступними причинами:
- Спадковість. Від одного або обох батьків дитині передається ген-мутант, викликає порушення роботи рецепторів, поглинаючих ЛПНЩ. Виявляється в 1 випадку з 500.
- Неправильне харчування. Зловживання жирною їжею, фаст-фудом, напівфабрикатами і консервами знижує хороший холестерин і призводить до перенасичення організму тваринними жирами, до підвищення ліпопротеїнів.
- Куріння і алкоголь. Зловживання шкідливими звичками вкрай негативно позначається на стані артерій і викликає збої в липидно-білковому обміні.
- Стрес. При постійному впливі несприятливих факторів організму потрібно більше енергії, щоб протистояти їм. Тому починається підвищене вироблення жовчних кислот, глюкози і шкідливого холестерину.
- Захворювання жовчного міхура і печінки. Викликають порушення ліпідного обміну, найчастіше призводять до підвищеного вироблення ліпопротеїдів низької щільності.
- Цукровий діабет. Порушення засвоєння глюкози часто поєднуються з уповільненою обробкою небезпечних ліпопротеїдів. При цьому їх синтез печінкою не знижується, тому концентрація ЛПНЩ незмінно зростає.
У вагітних жінок концентрація холестерину вдвічі вище, ніж у здорової людини. Такі показники вважаються нормою. Високий рівень жироподобного речовини необхідний ембріону для формування всіх систем і органів.
У жінок 40-50 років також може бути виявлено підвищення ЛПНЩ. Це викликано зниженням рівня естрогену в крові в період менопаузи при згасанні функцій репродуктивної системи.
Підвищений вміст ХОЛЕСТЕРИНУ в крові призводить до наступних ускладнень:
- зниження судинного тонусу;
- запалення судин;
- підвищений тромбоутворення;
- високий ризик розвитку інфаркту, інсульту, ІХС, ішемії органів.
Патологічно низька концентрація холестерину в крові у медичній практиці зустрічається рідко. Причина – вроджені патології ліпідного обміну:
- Абеталипопротеинемия. Знижений синтез або повна відсутність частинок низької щільності. Генетичний збій у роботі рецепторів, що відповідають за їх переміщення в кровоносному руслі.
- Гиперхиломикронемия. Характеризується підвищеним виробленням хіломікронів і ліпопротеїнів низької щільності ЛПНЩ, а також патологічно низьким вмістом ліпопротеїнів високої щільності (ЛПВЩ .
- Хвороба Танжера. Виявляється в дитячому віці. Через рідкісну генетичної мутації виявляється стійке зниження всіх показників: ЛПВЩ, ЛПНЩ, ЛПДНЩ.
Спровокувати незначне зниження ЛПНЩ нижче встановленої норми можуть наступні причини:
- хронічна анемія:
- рак кісткового мозку;
- дисфункція печінки;
- пневмонія;
- тонзиліт;
- жорсткі дієти з тривалим голодуванням.
ЛПВЩ: корисний холестерин
Чим вище концентрація ЛПВЩ в крові, тим нижче ризик розвитку атеросклерозу.
У медицині відхилення показників ЛПВЩ від норми в більшу сторону вважається ефективним антиатерогенні фактором. У людей з високою концентрацією холестерину, ризик розвитку захворювань серця і судин мінімальний. Однак, це твердження стосується тільки абсолютно здоровим пацієнтам, коли зміни викликані правильним харчуванням і способом життя.
Холестерин ЛПВЩ може підвищуватися при деяких генетичних і хронічних захворюваннях. У цьому випадку ліпопротеїди високої щільності не виконують свої основні функції, стають марними для організму, незважаючи на високу концентрацію.
Патологічними причинами підвищення концентрації ліпопротеїдів є:
- Гиперальфалипопротеинемия. Аномально підвищена концентрація обумовлена недостатньою інтенсивністю перенесення холестерину в поєднанні з жирною кислотою. В результаті утворюються більш великі, ніж в нормі, ЛПВЩ і більш дрібні ЛПНЩ. Згодом у таких пацієнтів може спостерігатися помутніння рогівки ока та ішемічні атаки.
- Генетичні мутації. Порушення в роботі рецепторів, коли корисний холестерин не виводиться в потрібному обсязі.
- Жировий гепатоз. Порушення в роботі печінки призводять до вироблення надмірної кількості ліпопротеїнів.
Основні причини зниження корисного холестерину:
- Гормональні зміни. Під час менопаузи, при зниженні рівня естрогену, зменшується й концентрація ЛПВЩ в крові жінки.
- Прийом лікарських засобів. Дуже часто холестерин знижується при тривалому прийомі сечогінних препаратів, бета-блокаторів та анаболічних стероїдів. Зазвичай ліпідний обмін нормалізується протягом 2-3 тижнів після припинення лікування.
- Зайва вага. Ожиріння часто стає наслідком незворотних змін в липидно-білковому обміні. При даній патології концентрація ЛПВЩ помітно знижується.
Вчені встановили, що зниження рівня корисного холестерину на кожні 0,10-0,15 ммоль/л підвищують ризик розвитку захворювань серця і судин.
Як підвищити рівень хорошого холестерину
Нормалізація ліпідного обміну тривалий процес, що припускає підвищення кількості корисних і зниження концентрації шкідливих ліпопротеїдів.
Активний спосіб життя
При проблемах з холестерином, перше, що рекомендується пацієнтам – звернути увагу на свій спосіб життя і скорегувати його. Необхідно виключити фактори ризику, що викликають порушення в ліпідному обміні і посилюють ризик розвитку серцево-судинних захворювань:
- Шкідливі звички. Куріння і алкоголь згубно позначаються на стані судин, пошкоджуючи їх внутрішній шар. В мікроскопічних ранах швидко накопичуються частинки холестерину, запускаючи процес формування атеросклеротичних бляшок.
- Недостатня фізична активність. Для нормалізації обмінних процесів і кровообігу досить регулярно займатися ранковою гімнастикою, більше ходити пішки. Дуже корисні плавання, біг, скандинавська ходьба і їзда на велосипеді.

Особливості харчування
Дієтотерапія – важливий етап нормалізації рівня ліпопротеїдів в організмі. Правильно підібране меню допомагає знизити поганий холестерин і підвищити хороший, поліпшити обмін речовин і позбавитися від зайвих кілограмів.
З харчування при проблемах з липидным обміном необхідно виключити:
- Будь-які види субпродуктів. Це важка в засвоєнні їжа, що містить велику кількість холестерину.
- Жирні сорти м’яса: свинина, яловичина, дичина. Містять багато тваринних жирів та ферментів. При надмірному вживанні викликають стійке підвищення небезпечних ліпопротеїнів у крові. Дозволяється вживати тільки дієтичне м’ясо: курку (без шкіри), пісну яловичину, але не частіше 2-3 разів у тиждень.
- Напівфабрикати: сардельки, ковбаси, сосиски, м’ясні консерви. Містять у своєму складі холестерол, харчові добавки і консерванти. Всі ці речовини вкрай несприятливо позначаються на стані судин, знижують швидкість обмінних процесів.
- Морепродукти: ікра, кальмари, омари. На відміну від риби практично не містять поліненасичених кислот. Тому холестерин у їх складі також шкідливий, як і в субпродуктах. Але не всі морепродукти підпадають під заборону. Допускається вживати краби, креветки і устриці 1-2 рази в тиждень в невеликій кількості.
- Молочна продукція з високим вмістом жиру. Незбиране домашнє молоко, сир, жирна сметана, вершки, сир. Всі інші продукти можна вводити в раціон 2-3 рази в тиждень.
- Яєчний жовток. Містить добову норму холестерину, тому при проблемах в ліпідному обміні його рекомендується виключити з меню. Білок можна вживати без обмежень.
- Вершкове масло, маргарин. Натуральне масло містить багато тваринних жирів. Навіть абсолютно здоровій людині не рекомендується вживати більше 1 г в день. Маргарин, хоч і не збагачений холестеролом, складається з транс-жирів, які не можна вживати при збоях в липидно-білковому обміні.
Для нормалізації ліпідного обміну основу раціону повинна складати наступні види продуктів:
- Овочі, фрукти, ягоди. Завдяки великій кількості пектину, рослинної клітковини і фітостеролів добре очищають судини, допомагають вивести з організму ліпопротеїни низької щільності і токсини.
- Гриби і соєві продукти. Багаті білком, вважаються ефективними природними антиоксидантами. Прискорюють обмін речовин, що уповільнюють розвиток атеросклерозу.
- Морська риба. Містить велику кількість ненасичених жирних кислот, які не виробляються організмом людини і допомагають знизити рівень шкідливих ліпопротеїдів.
- Рослинні олії: оливкова, лляна, соняшникова нерафінована. Перешкоджають всмоктуванню ендогенного холестерину в тонкому відділі кишечнику, що знижує концентрацію ЛПНЩ.
- Злаки і бобові. Багаті вітамінами, рослинними жирами, білками і вуглеводами. Очищають артерії, відновлюють судинні стінки, виводять шлаки і токсини, надлишок ЛПНЩ.
При порушеннях ліпідного обміну повністю виключаються смажені, копчені, мариновані і консервовані страви. Продукти слід варити, тушкувати запікати, готувати на пару. Дуже корисні свіжі овочеві і фруктові соки, ягідні смузі, компоти.
Лікарські препарати
Залежно від клінічної картини захворювання лікар може призначити такі види препаратів:
- Статини. Пригнічують фермент печінки, який відповідає за вироблення холестерину. Володіють численними протипоказаннями і побічними ефектами. Вимагають регулярного моніторингу за станом здоров’я пацієнта під час лікування.
- Фібрати. Менш ефективні, ніж статини. Основна дія спрямована на стимуляцію метаболічних процесів в організмі. Відновлюють властивості судин, знижують кількість жироподібних частинок у плазмі крові. Найчастіше призначаються у комплексній терапії зі статинами. Можуть застосовуватися як самостійний ліки при протипоказаннях до лікування статинами.
- Нікотинова кислота. Відноситься до вітамінів групи В. Нормалізує ліпідний обмін. Схема лікування препаратом у кожному клінічному випадку призначається індивідуально за результатами лабораторного дослідження крові.
- Секвестранты жовчних кислот. Зв’язують жовчні кислоти в кишечнику. Це призводить до того, що печінка починає витрачати запаси холестерину для синтезу кислот, а його концентрація в крові знижується.
Всі препарати категорично заборонені для самостійного застосування. Схему терапії і дозування повинен призначати лікар.
Народні методи
Народна медицина пропонує свої кошти для нормалізації рівня ліпопротеїдів. На ранніх стадіях вони цілком здатні надати певний ефект, знижуючи шкідливий холестерин і поліпшуючи властивості судин.

Найбільш ефективними визнані наступні способи:
- Часник. Дуже корисна суміш часнику, меду та лимона. Сприяє підвищенню імунітету, очищає судини, запобігає атеросклерозу. На 4 ст. л. меду беруть 1 головку часнику і 1 лимон. Всі інгредієнти подрібнюють блендером. Наполягають в холодильнику тиждень. Приймають по 1 ч. л. тричі на день протягом 2 місяців.
- Квітки липи. За короткий час знижують холестерин ЛПНЩ, очищають судини від атеросклеротичних бляшок. Сухі інгредієнти подрібнюють в порошок і приймають його по 10 г тричі на день перед їжею. Для досягнення ефекту рекомендується приймати порошок з липи не менше 1 місяця.
- Настоянка прополісу. Продукти бджільництва знижують ймовірність розвитку атеросклерозу, допомагають поліпшити стан судин і нормалізувати ліпідний обмін. 20-30 крапель готової настоянки розводять у половині склянки холодної води і приймають за півгодини до їжі протягом 4 місяців.
- Настоянка колізії (золотий вус). Молоді пагони рослини в кількості 20 шт. заливають 500 мл горілки і наполягають в темному місці 2 тижні. Готову настоянку приймають по 30 крапель, розбавляючи в половині склянки води, два рази в день. Курс лікування 10 днів.
- Відвар з арніки і деревію. Виводить холестерин, зменшує жирові бляшки в артеріях і уповільнює розвиток атеросклерозу. Сухі трави в кількості 100 г заварюють двома склянками окропу. Настоюють 8 годин і випивають протягом дня. Щодня готують новий відвар. Тривалість лікування 14 днів.
Застосовувати засоби народної медицини слід в якості профілактики або додаткової терапії.



