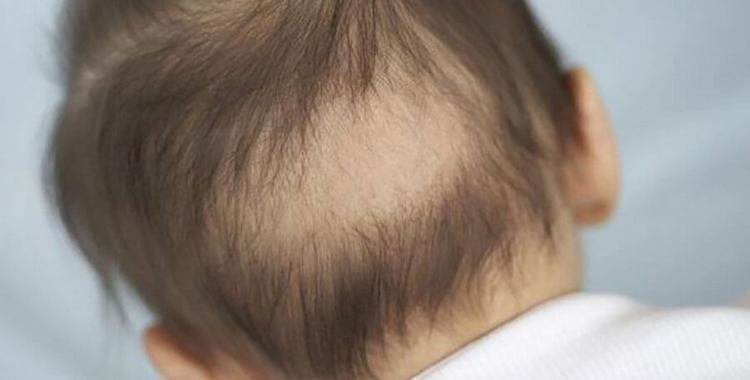
Ми звикли вважати рахіт єдиним у своєму роді захворюванням, обумовленим значним недоліком в організмі вітаміну D і, відповідно, дефіцитом його активних похідних. Насправді це – група хвороб, спровокована порушенням мінерального обміну, в першу чергу зниженим вмістом кальцію та фосфору в плазмі крові. І причиною такого стану є дефіцит багатьох речовин, що надходять ззовні або синтезуються в організмі.
В результаті сольового дисбалансу порушується формування кісткової тканини і страждають функції багатьох внутрішніх органів. Патологія зустрічається як у дитячому віці, так і в зрілому. Але сьогодні ми поговоримо про класичній формі рахіту, якою хворіють, в основному, діти: практично у половини малюків до трирічного віку спостерігаються поодинокі або множинні симптоми хвороби. Рідкісні форми захворювання носять спадковий характер, зустрічаються значно рідше, і медики одноголосно занесли їх у список рахітоподібних.
Класичний рахіт розвивається в період активного росту людини, а значить, найбільш яскраві симптоми зустрічаються у немовлят і дітей раннього віку. Давайте розберемося, чому так відбувається, чим небезпечна хвороба, та як можна уберегти від неї свою кровинушку.
Зміст
- 1. Роль фосфору і кальцію
- 2. Причини рахіту і фактори ризику
- 2.1. Фактори ризику
- 3. Які ознаки рахіту у дітей
- 3.1. Головка
- 3.2. Грудна клітка
- 3.3. Кінцівки
- 3.4. М’язи і суглоби
- 3.5. Інші ознаки
- 4. Чим небезпечний рахіт
- 5. Які аналізи необхідно здати для встановлення діагнозу
- 6. Як лікувати рахіт у дитини
- 6.1. Живлення і режим дня
- 6.2. Медикаментозне лікування рахіту
- 7. Чи можна робити щеплення при рахіті
- 8. Як уберегти дитину від рахіту
- 9. Інші поради
- 10. Відео: медикаментозна профілактика рахіту
Роль фосфору і кальцію
Основою кісткової тканини є фосфат кальцію. Він утворюється в результаті складних фізичних і хімічних процесів. А регулює сольовий обмін не тільки вітамін D, але і А, група B, С, Е, гормони щитовидної і паращитовидних залоз, грає роль і концентрація самих мінералів, швидкість їх виведення з організму, кількість і якість транспортних білків.
В результаті поломки хоча б на одному з етапів в кістку або не надходить достатня кількість фосфату кальцію або він вимивається в кров для підтримання внутрішнього гомеостазу (для функціонування більш важливих структур). Кісткова тканина стає рихлою і м’якою або, навпаки, у ній починаються процеси збоченого синтезу. З цим і пов’язані основні ознаки хвороби.

Причини рахіту і фактори ризику


- проблеми з транспортними білками плазми крові;
- генетично обумовлена нездатність рецепторів клітин-мішеней (в основному, шлунково-кишкового тракту, кісток і нирок) правильно реагувати на біологічно активні речовини;
- підвищена потреба у вітамінах при нормальному їх надходження і синтезі.

Знаючи причини захворювання, можна визначитися і з факторами ризику розвитку класичного рахіту.
Фактори ризику
Під час вагітності:
- токсикоз, але частіше гестоз;
- патологія формування і функціонування плаценти;
- ниркова або печінкова патологія, гіповітаміноз D у вагітної жінки;
- гіподинамія і недостатня інсоляція в гравидарном періоді;
- коротка перерва між вагітностями;
- занадто молодий вік матері.

Після народження
- генетична схильність;
- гіпоксія новонароджених;
- —недоношеність— і малу вагу, що супроводжуються незрілістю ферментативних систем переробки вітамінів;
- інтенсивне зростання ваги і розмірів кісткового скелета;
- хронічні виснажливі захворювання, патологія респіраторного тракту, що призводить до гіпоксії;
- незбалансований раціон;
- народження в сезон недостатній інсоляції (осінь, зима);
- медикаментозний авітаміноз, гіпокальціємія і гіпофосфатемія.

Які ознаки рахіту у дітей
Після того, як ви ознайомитеся з клінічними ознаками хвороби, зрозумієте, що багато хто з них вам знайомі за власним дітям, племінникам, сусідським дітям… Захворювання полисимптомно, але певна послідовність появи і прогресування симптомів все ж простежується.
Перші ознаки класичного рахіту з’являються у немовлят 2-3-місячного віку, і характеризуються змінами функції вегетативної нервової системи:
- занепокоєння;
- поганий сон;
- здригування;
- пітливість шкіри потилиці (дитина підсвідомо витирається про подушку, в результаті чого у нього це місце лисіє);
- пітливість шкіри тіла, ускладнюється пітницею, свербінням і підвищеною чутливістю.
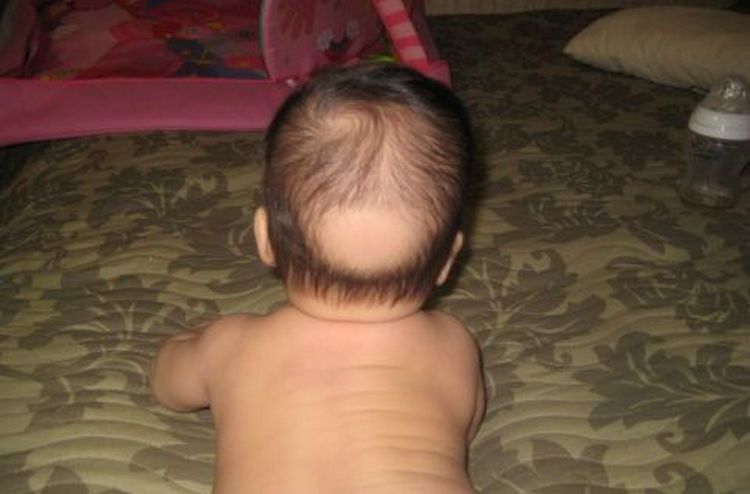
Одночасно з’являються ознаки змін в кістковій тканині, причому в першу чергу уражаються швидкорослі відділи скелета:
- протягом перших 3 місяців життя стають помітні ознаки ураження черепа;
- від 3 місяців до півріччя в процес втягується грудна клітка і тулуб;
- як тільки з’являється навантаження на ніжки, страждають і вони (з 6 місяців).
Характер ураження кісток залежить від перебігу патології:
- в гострому періоді переважають явища розм’якшення і, відповідно, деформації;
- при підгострому – надлишковий синтез необызвествленной кісткової тканини.
А тепер безпосередньо про ознаки класичного рахіту у дітей до 1 року.
Головка
В період інтенсивного росту кісток черепа малюк в основному лежить, і при розм’якшення кісткової тканини у відповідних місцях утворюються сплощення, що призводять до деформації та асиметрії головки. Джерельця заживають повільно (до 2 років), їх краю розм’якшуються, вони стають податливими. У підгострому періоді відбувається розростання лобових і тім’яних горбів, що додає голівці квадратну форму.

У більш старшому віці нормальні параметри головки відновлюються, але спостерігається пізніше поява зубів. Згодом у таких дітей схильність до карієсу набагато вище, ніж у здорових.
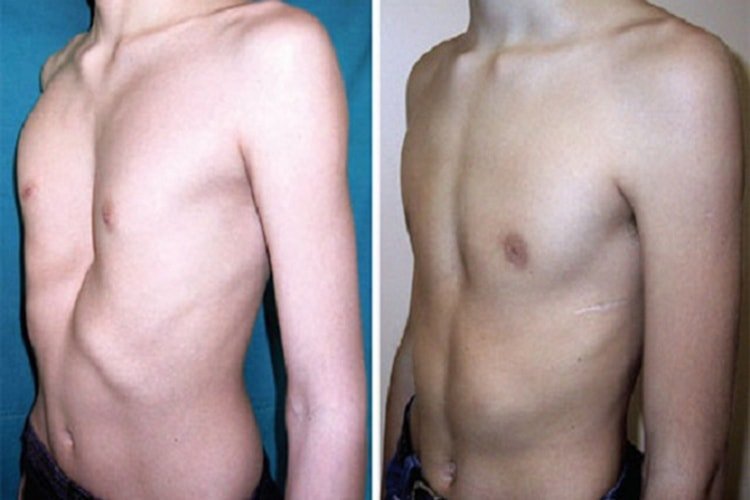
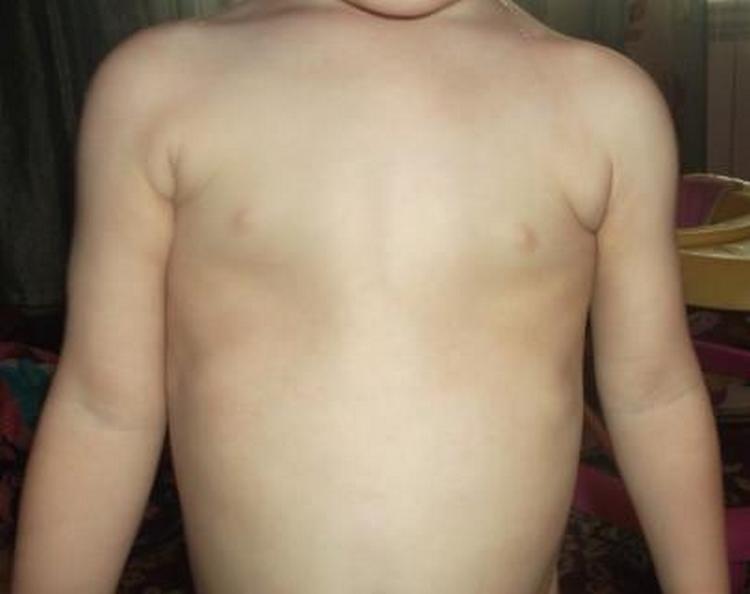
Грудна клітка
При гострому перебігу в результаті підвищеної м’якості утворюються сплощення в тих місцях, на які припадає навантаження. Зазвичай це:
- бічні вдавлення ребер з випинанням грудини у вигляді кіля і викривлення ключиць (при частому лежанні на боку);
- поперечний поглиблення по передній поверхні грудної клітки на рівні прикріплення діафрагми, викривлення хребта назад або в сторони (при сидінні).
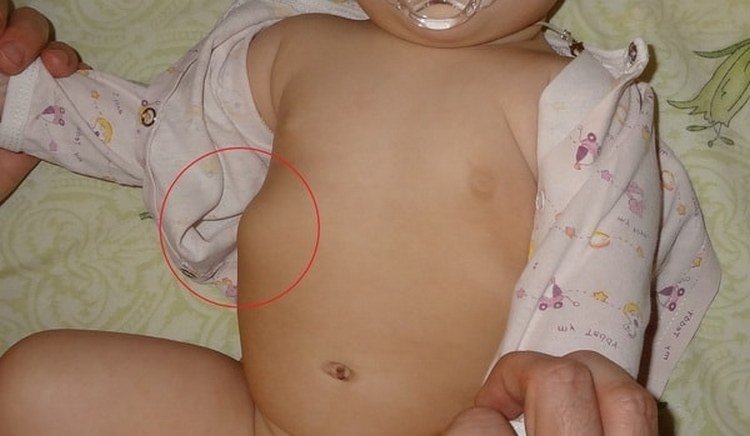
Розростання кісткової тканини проявляється так званими чотками – потовщеннями за формою великих намистин в місцях з’єднання кісткової і хрящової частин ребер (уздовж бічних країв грудини).
Кінцівки
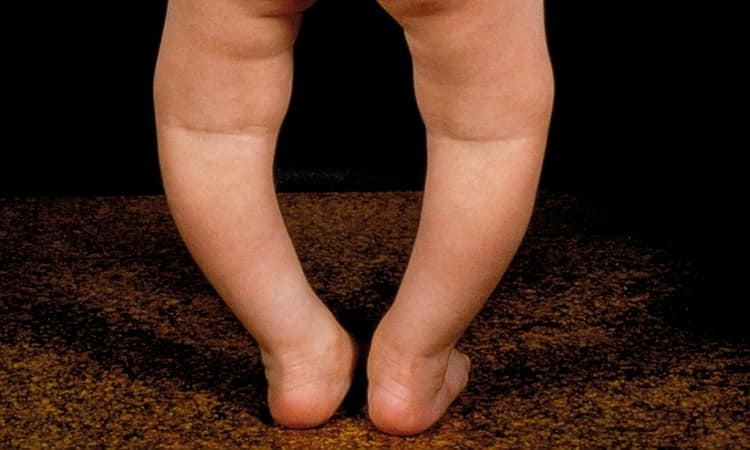
В результаті розм’якшення кісток тазу останній ущільнюється. При ураженні кісткової тканини у дітей, початківців стояти або ходити, розвивається викривлення ніг з вигином в області колін назовні (у вигляді букви О) або всередину (буква Х).
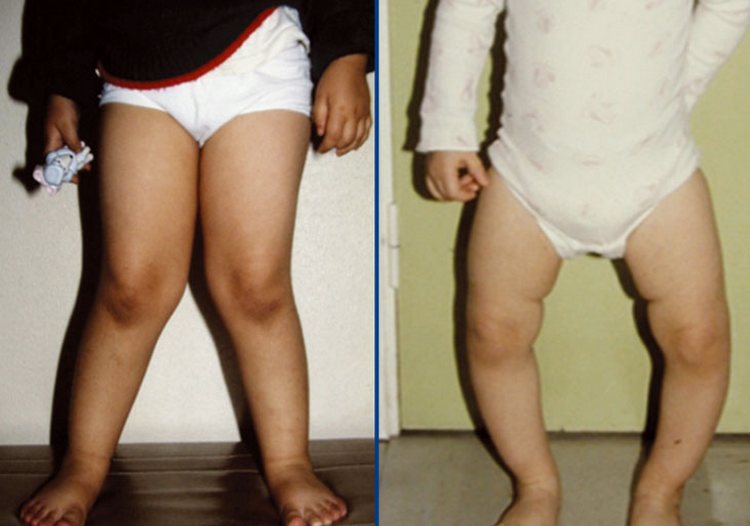
При надмірному синтезі виникають потовщення в різних місцях:
- у місці променезап’ясткового суглоба – «рахітичні браслети»;
- в області пальцевих фаланг – «нитки перлів»;
- над гомілковостопним суглобом.
Всі ці ознаки рахіту у немовлят чітко видно на фото, представлених в будь-тематичній літературі.
М’язи і суглоби
Їх поразка також характерно для патології. М’язи стають в’ялими і млявими, не можуть тримати в тонусі суглоби. З’являється суглобова розхитаність, і дитина може неприродно розігнути кінцівки, вигнути пальці, закинути ногу за голову (як гутаперчевий хлопчик). В’ялість черевного преса виявляється великим «жаб’ячим» животом і розходження прямих м’язів.
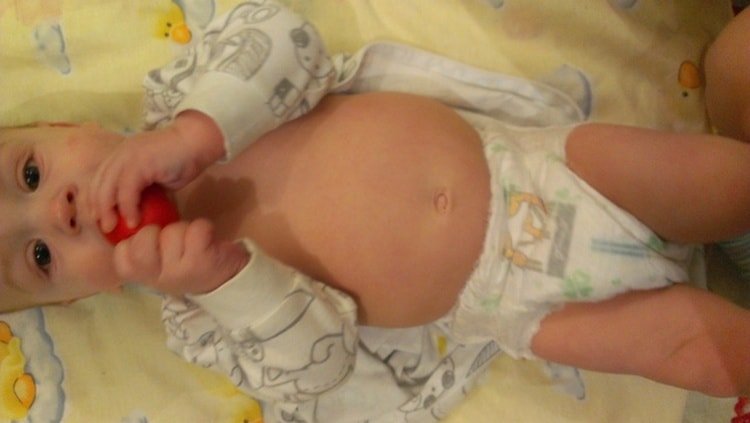
Інші ознаки
Тяжкий перебіг, крім ураження ЦНС і кісткового скелета, що характеризується анемією, збільшенням печінки, лімфовузлів і селезінки, порушенням діяльності серцево-судинної і травної систем. Грудна деформація і слабкість діафрагмальної м’язи поступово призводять до порушення вентиляції легень, у зв’язку з чим збільшується ризик розвитку пневмонії.
Чим небезпечний рахіт
Легкий перебіг зі слабко вираженими змінами з боку нервової та кісткової систем не представляє небезпеки, хіба що малюки пізніше починають перевертатися, сидіти, повзати, стояти і ходити, у них пізніше звичайного прорізаються зуби і ослаблений імунітет. А ось після середньотяжких і тяжких форм до 2-3 років можуть спостерігатися стійкі залишкові явища, в гіршому випадку – зберігаються все життя:
- відставання в розвитку;
- деформації кісток;
- плоскостопість;
- короткозорість;
- збільшення печінки;
- ознаки імунодефіциту;
- карієс;
- збільшення селезінки.
Які аналізи необхідно здати для встановлення діагнозу
Як лікувати рахіт у дитини
При патології легкій і середньотяжкій ступеня тяжкості не обов’язково лікуватися в умовах стаціонару. Весь курс може проходити амбулаторно. Важка ступінь уражень вимагає постійного спостереження медиків, її лікують під контролем вмісту кальцію і фосфору в крові і сечі, і, в залежності від аналізів, коригують дозування препаратів.
Незалежно від ступеня вираженості симптомів рахіту у дітей, лікарі призначають медикаментозну (специфічну) терапію і неспецифічне лікування(розпорядок дня і дієта).

Живлення і режим дня

Медикаментозне лікування рахіту
Звичайно ж, це вітаміни, в першу чергу D і препарати кальцію (у гострій стадії), магнію, калію. При ознаках ураження м’язової тканини, та паренхіми внутрішніх органів показана симптоматична терапія (АТФ, протианемічний засоби тощо). Курс лікування триває 1-1,5 місяця. Дозування лікарських засобів для специфічної терапії залежить від ступеня тяжкості патології.

Після закінчення курсу протягом місяця дитині дають цитратную суміш, хоча її в малих дозах можуть призначити одночасно з вітаміном D. Останнім етапом лікування є УФО, проводиться курсами з перервою в 1,5-2 місяці. При появі ознак рецидиву захворювання можливий повторний курс не раніше ніж через 3 місяці після закінчення першого (тільки не влітку).
Чи можна робити щеплення при рахіті
Патологія легкого ступеня тяжкості не є протипоказанням до вакцинації. Тим більше, що одним з її ускладнень може стати імунодефіцит. А при введенні вакцин імунітет дитини починає активуватися.
При среднетяжелой і важкої ступені постановка щеплень відстрочується до повного одужання малюка (через 3 місяці після зникнення активних ознак захворювання).
Як уберегти дитину від рахіту
Профілактика рахіту у дітей починається ще у внутрішньоутробному періоді. Вагітним рекомендується раціональне харчування, рухова активність, свіже повітря. При спадкової схильності призначають прийом вітаміну D після 7-го акушерського місяця або УФО в осінньо-зимовий сезон (до 20 сеансів).
Після народження рекомендується годувати дитину груддю або адаптованими сумішами, гуляти на свіжому повітрі, робити масаж і займатися гімнастикою. У групі ризику проводять специфічну профілактику, призначаючи вітамін D з місячного віку. Більш старшим діткам розписують раціон харчування з обов’язковим вмістом в стравах молочнокислих продуктів, вершкового та рослинного масел, яєчного жовтка, печінки, морської риби. Саме ці продукти насичені кальцієм і вітаміном D.

Інші поради
Будьте опорою і підтримкою своїй дитині з перших днів життя. Ласкаве спілкування, материнська і батьківська турбота додадуть йому впевненості. Він буде менше вередувати, охоче їсти і гуляти на свіжому повітрі разом зі своїми близькими людьми.

Відео: медикаментозна профілактика рахіту
З короткого ролика ви дізнаєтеся назву специфічного препарату, час його профілактичного застосування та протипоказання до призначення.
В нашій країні діти рідко хворіють на тяжкі форми рахіту. А ось ознаки легкої форми ми можемо спостерігати дуже часто. Тому і було запропоновано короткий опис патології. Якщо вам відомо про неї ще більше, поділіться своїми знаннями в коментарях.